Funksjonelle rykninger er plutselige sammentrekninger av muskler ved en funksjonell bevegelsesforstyrrelse. En slik brå sammentrekning av muskler kalles også myoklonus.
Myoklonus sees ved en rekke nevrologiske sykdommer, men kan også være helt normalt. For eksempel har mange opplevd plutselig muskelsammentrekning idet man faller i søvn. Dette omtales også som innsovningsmyoklonier. De fleste har også opplevd en brå følelse av at «det går et grøss gjennom en». Både innsovningsmyoklonier og grøssing er normale og helt ufarlige kroppsfenomener. Men, ved funkjonell myoklonus blir muskelsammentrekningene så hyppige og sterke at de kan bli invalidiserende.
Muskelsammentrekningene kan sees i armer eller ben og ikke sjeldent er det rykninger i hele kroppen. Bevegelsene kan ikke kontrolleres, det vil si de er ikke viljestyrte.
Funksjonell myoklonus starter ofte nokså brått (hos omlag to tredeler), men kan også komme gradvis. Den affiserer ofte eldre mennesker enn hva som er vanlig ved andre funksjonelle nevrologiske lidelser. For eksempel var gjennomsnittsalderen 45 år ved debut av funksjonell myoklonus i en gruppe pasienter. Funksjonell myoklonus kan starte etter en av de følgende situasjonene:
1. Etter en fysisk skade. Funksjonell myoklonus kan også være del av et komplekst regionalt smertesyndrom [LENKE]. Sammentrekninger av muskulatur omkring mage og rygg er ellers ikke uvanlig ved ryggsmerter.
2. Etter myoklonus som skyldes medisinske årsaker, slik som
a) bivirkning av en medisin
b) en besvimelse med rykninger i kroppen
c) en infeksjon
d) etter intensivbehandling på sykehus
3. Etter en har opplevd noe skremmende eller et panikkanfall
4. Etter en episode med uvirkelighetsfølelse, som også kalles dissosiasjon [LENKE] og som kan komme uten at en har følelse av å være redd
5. Etter at man har hatt en ufarlig form for myoklonus, som har blitt «forsterket» på grunn av funksjonell myoklonus.
Det er vanligvis en nevrolog som stiller diagnosen funksjonell myoklonus. Det kan være vanskelig å stille diagnosen fordi det kreves bred kunnskap om mange, også sjeldne sykdommer i nervesystemet som kan gi brå muskelsammentrekninger og myoklonus.
Dette er eksempler på hva en nevrolog vil se etter for å diagnostisere funksjonell myoklonus:
1. Brå muskelsammentrekninger som affiserer brystkasse, mage eller rygg
2. Om tilstanden starter plutselig, kommer «som ut av det blå», og det er ingen tegn til annen underliggende sykdom
3. Affeksjon av ansiktet, stemme eller talen hos en pasient som har rykninger ellers i kroppen
4. Rykninger som fører til framoverbøy av overkroppen når en går
5. Muskelsammentrekninger som kan undertrykkes eller utsettes av pasienten selv ved avledningsteknikker
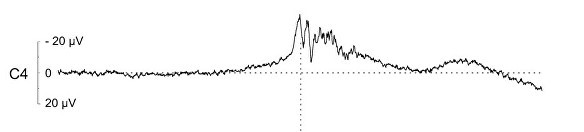
6. I enkelte forskningsprosjekter kan det være aktuelt å gjennomføre en elektroencefalografi (EEG)-basert måling av elektrisk aktivitet i hjerneområdene som styrer bevegelse. Ved slike målinger registrerer man endringer i hjernens elektriske aktivitet som typisk kommer før en rykning ved funksjonell myoklonus. Denne endringen kan man kalle et beredskapspotensial (dette omtales også som «bereitschaftspotential»). Man kan bare se dette om man gjør opptak av mange rykninger hos en person. Dette er en ressurskrevende og komplisert undersøkelse og brukes hovedsakelig i forskning og ikke som en rutinetest. Bildet nedenfor viser et beredskapspotensial hos en pasient med funksjonell myoklonus.
Over halvparten av pasienter med funksjonell myoklonus opplever forvarsler før noen av rykningene. Slik forvarsler kan vare fra sekunder til minutter. Noen pasienter beskriver en gradvis økende følelse av spenning som rykningen forbigående tar bort. Man ønsker altså ikke å få rykningen, men noen ganger føler man at den gjør noe nyttig. Å bli klar over dette kan være nyttig for behandlingen.
Man skal ikke bli urolig om man ikke opplever det som beskrives i avsnittet ovenfor ettersom det ikke gjelder alle med funksjonell myoklonus.
Nedenfor kan du lese litt om spesifikk behandling for myoklonus, men se gjerne også på de øvrige sidene om behandling [LENKE].
Det er veldig viktig at man føler diagnosen er korrekt. Hvis ikke kan det bli krevende å gjennomføre øvelsene som anbefales her.
Hvis man er uenig i at funksjonell myoklonus er riktig diagnose bør en se på grunnlaget for at diagnosen ble stilt. Skjelvingene bør da ha trekk som beskrevet ovenfor ved funksjonell myoklonus. Hvis det er slik at rykningene passer godt med beskrivelsene er det veldig sannsynlig at diagnosen er korrekt.
Man trenger ellers ikke være stresset for å ha funksjonell myoklonus. Det er faktisk slik at funksjonell myoklonus er ofte mest uttalt når man er avslappet og ikke tenker på noe spesielt. Kanskje trodde en ikke på diagnosen fordi legen foreslo at rykningene var stress-relaterte? I så tilfelle kan det ha blitt en misforståelse. Vi vet at stress kan ha betydning for symptomene hos mange, men ikke alle med funksjonell myoklonus. Dermed har det ingen betydning for diagnosen om man har opplevd stress eller ikke.
Behandlingen av funksjonell myoklonus er nokså utfordrende. Ofte har man hatt symptomene en tid og de kan ha blitt «en vane». Det følgende kan være nyttig
1. Hvis man får et forvarsel før rykninger starter kan en forsøke avledningsteknikker for å forhindre at rykningene begynner. Man kan bruke de samme teknikkene [LENKE] som er beskrevet for dissosiative anfall. Noen pasienter forteller at når de gjør dette kan de utsette anfallet litt, men så kan det komme komme ett eller flere veldig kraftige rykninger. Men, gi ikke opp om dette skjer – det kan vise seg at dette etter hvert kan hjelpe en til «å bryte vanen».
2. Forventer en å få rykninger i bestemte situasjoner, for eksempel når man legger seg om kvelden for å sove eller er på et offentlig sted? Hjernen fungerer på en slik måte at selv om man ikke ønsker det, kan noe skje når en har forventning om det. Dette kalles også en «betinget respons» og er noe som psykologer kjenner godt til når det gjelder hjernens «vaner». Kanskje kan det å utfordre disse tankene og forventningene hjelpe en til å bedre rykningene.
3. Medisiner har ofte liten effekt ved funksjonell myoklonus. De fleste pasienter med funksjonell myoklonus har forsøkt beroligende medisiner, slik som Vival, uten effekt.
4. Hypnose. Noen ganger kan hypnose hjelpe mot rykninger og enkelte kan lære seg selvhypnose som så kan gjøres hjemme.
Dessverre opplever mange pasienter at funksjonell myoklonus er et problem som ikke blir borte med det første. Likevel, det er absolutt verdt å forsøke å teknikkene som kan bedre symptomene. Og, mange synes det hjelper å få en diagnose og å få vite mer om hva funksjonell myoklonus er.
Til slutt litt om godartete muskelrykninger, som en også ofte kaller «leamus» eller «godartede fascikulasjoner».
Leamus regnes vanligvis ikke som en funksjonell nevrologisk lidelse, er godartet, men kan gi bekymring og kan være til stede sammen med noen av de andre symptomene som er beskrevet på dette nettstedet. Derfor nevnes leamus her.
De fleste mennesker opplever mild leamus av og til, særlig rundt øyne og i fingre. Slike muskelrykninger er så vanlige at vi regner det som helt normalt å oppleve det av og til.
Men, noen mennesker opplever stadig mer leamus slik at dette etter hvert er til stede flere steder i kroppen det meste av tiden. Det er ikke vanskelig å forstå at man kan bli bekymret over hva slik leamus skyldes og slik bekymring kan ytterligere forverre muskelrykningene.
Man vet at utbredt godartet leamus som dette forekommer hyppigere hos medisinstudenter og leger som, når de får disse symptomene, blir bekymrede for at de har fått motornevronsykdom (amyotrofisk lateral sklerose (ALS) er en type motornevronsykdom).
Det er også viktig å nevne at muskelrykningene ved godartede fascikulasjoner arter seg på annen måte enn dem man kan se ved motornevronsykdommer. Det er også andre årsaker til utbredte muskelrykninger enn de vi har nevnt her, men godartede fascikulasjoner er den klart vanligste årsaken.
Å få en forklaring på hva slike muskelrykninger er kan, som for funksjonelle symptomer, bidra til at rykningene over tid går over av seg selv.
Dette er en artikkel skrevet av en lege som hadde godartede fascikulasjoner og sykdomsangst, hvor symptomene gikk over etter behandling.


Vi vil omdirigere deg til University of Edinburghs donasjonsside, som muliggjør donasjoner på en sikker måte på våre vegne. Vi bruker donasjoner for å holde nettstedet i gang og til videre FNL-forskning.
